Stevens-Johnson-syndroom (SJS) is een zeldzame maar potentieel levensbedreigende huidaandoening in de buitenste laag van de huid (epidermis) die loskomt van de laag tussen onder (dermis) de opperhuid, resulterend in snelle weefselsterfte.
Hoewel SJS kan worden veroorzaakt door een aantal infecties, waaronder de bof en tyfus, zijn ze het meest geassocieerd met overgevoeligheid voor geneesmiddelen.
Overgevoeligheid treedt op wanneer de blootstelling van een bepaald geneesmiddel een abnormale immuunrespons veroorzaakt, waarbij het lichaam zijn eigen cellen en weefsels aanvalt.
Bepaalde antiretrovirale middelen die worden gebruikt om HIV te behandelen, zijn geassocieerd met een verhoogd risico op SJS, waaronder Viramune (nevirapine), Ziagen (abacavir) en Isentress (raltegravir).
Antibiotica, in het bijzonder sulfamedicijnen, zijn ook vaak betrokken bij SJS-evenementen. In feite kan het gebruik van het medicijn rifampic anti-tuberculose het risico op SJS bij mensen met HIV met wel 400 procent verhogen.
Symptomen
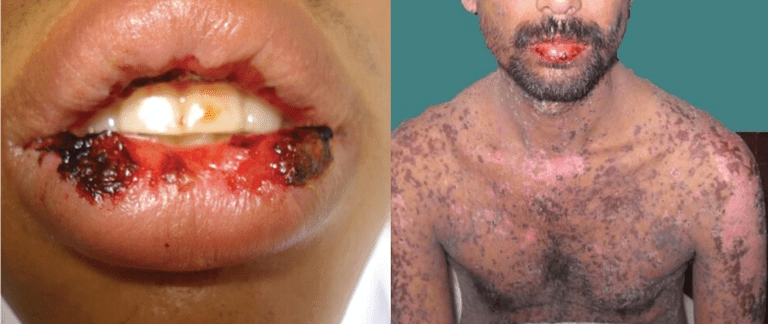
SJS begint vaak met milde symptomen zoals algemene vermoeidheid, koorts en keelpijn. Dit wordt vaak gevolgd door het verschijnen van pijnlijke laesies op de slijmvliezen van de mond, lippen, tong en binnenste oogleden (en af en toe de anus en geslachtsorganen). Het kan ook grote delen van het gezicht, de romp, ledematen en voetzolen betreffen, zich manifesterend met blaren van ongeveer een centimeter groot.
Symptomen verschijnen over het algemeen binnen de eerste twee weken na het starten van een nieuwe therapie. Indien onbehandeld en de medicijnen niet worden gestopt, kan orgaanbeschadiging optreden en leiden tot oogbeschadiging, blindheid of zelfs de dood. Sepsis, een snel voortschrijdende, levensbedreigende aandoening, kan het gevolg zijn wanneer bacteriën uit een SJS-infectie de bloedbaan binnenkomen en zich door het lichaam verspreiden, waardoor toxische shock en orgaanfalen worden veroorzaakt.
SJS wordt soms verward met erythema multiforme, een overgevoeligheid voor geneesmiddelen die zich manifesteert met verhoogde, roze of rode huiduitslag. SJS daarentegen is geassocieerd met een blaarvorming die kan samensmelten tot grote vellen losse huid. Zelfs in de beginfase van de presentatie zullen veel artsen SJS-huiduitslag beschrijven als "boos" vanwege hun pijnlijke, ontstoken uiterlijk.
Behandeling
Stopzetting van het vermoedelijke medicijn is de eerste prioriteit als SJS wordt vermoed. In ernstige gevallen is de behandeling van SJS vergelijkbaar met die bij patiënten met ernstige brandwonden, waaronder het onderhoud van vloeistoffen, het gebruik van niet-klevende verbandmiddelen, temperatuurbeheersing en ondersteunende therapie om pijn en voeding te beheersen.
Zodra een medicijn wordt gestopt vanwege SJS, mag het nooit opnieuw worden gestart
Risico
Hoewel SJS voor iedereen gevolgen kan hebben, zijn er sommige die genetisch vatbaar zijn voor de aandoening. Onderzoek suggereert dat personen met het gen HLA-B 1502 meer vatbaar zijn voor de ontwikkeling van SJS met het grootste verhoogde risico dat wordt gezien bij mensen van de Chinese, Indiase en Zuidoost-Aziatische afkomst.
Naast de hierboven genoemde medicijnen, zijn een aantal veel voorgeschreven medicijnen ook gekoppeld aan SJS. Deze omvatten:
- Niet-steroïde anti-inflammatoire geneesmiddelen (NSAID’s) zoals acetaminophen, ibuprofen en natrium naproxen
- Penicilline
- Anti-gout medicijnen zoals allopurinol
- Anticonvulsiva gebruikt voor de behandeling van epilepsie
- Antipsychotica gebruiken voor de behandeling van psychische stoornissen
- Stralingstherapie

